Гормональные лекарственные средства поджелудочной железы и пероральные противодиабетические средства
Гормональные лекарственные средства поджелудочной железы и пероральные противодиабетические средства
Поджелудочная железа является железой внешней и внутренней секреции. B-клетками островков Лангерганса продуцируется инсулин, который регулирует углеводный обмен и обладает выраженным гипогликемическим действием. L-клетками продуцируется антагонист инсулина – глюкагон, проявляющий гипергликемические свойства.
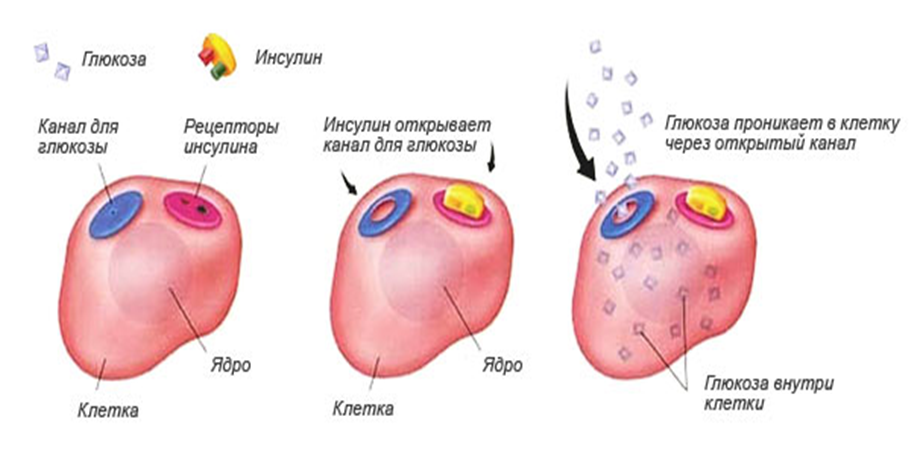
Рис. 1. Механизм действия инсулина
Механизм сахароснижающего действия инсулина достаточно сложен. Он стимулирует образование гликогена в печени из глюкозы, подавляет образование глюкозы из белков и жиров, стимулирует утилизацию глюкозы тканями в результате увеличения проницаемости мембран клеток для глюкозы. Инсулин стимулирует также синтез белков и жирных кислот (рис.1).
При дефиците инсулина развивается сахарный диабет. Это заболевание проявляется гипергликемией (высокое содержание сахара в крови), глюкозурией (наличие сахара в моче), полиурией (увеличение мочеотделения), полидипсией (жажда).
Количество сахара в крови в норме должно составлять 3,5-5,5 ммоль/л.
Различают сахарный диабет I типа и II типа. Сахарный диабет I типа характеризуется абсолютным дефицитом инсулина. При сахарном диабете II типа наблюдается снижение секреции инсулина и снижается чувствительность к нему тканей.
Для лечения сахарного диабета I типа в настоящее время преимущественно используют инсулин, получаемый методом генной инженерии, который полностью соответствует аминокислотному составу инсулина человека. Современные технологии позволяют получать высокоочищенные инсулины, которые реже вызывают осложнения.
Выпускают их во флаконах по 5мл, 10мл, в 1мл содержится 100ЕД (за единицу действия принимается интернациональная единица с активностью 0,04082мг кристаллического инсулина). Вводят их с помощью специальных шприцев или шприц-ручек, которые заправляются картриджами с инсулином. Это создает большее удобство для больных и повышает качество их жизни.
По своим фармакологическим свойствам и длительности действия лекарственные средства инсулина подразделяют на три группы:
1) Короткого действия (нейтральные растворимые инсулины). Могут вводиться под кожу, в мышцу, в вену. Начало их действия при подкожном введении – 20-30 минут, продолжительность – 6-8 часов. Назначаются за 15-20 минут до еды. Их используют в стационаре для быстрого изменения состояния (например, при гипергликемической коме).
К инсулинам короткого действия относятся: Актрапид НМ, Апидра, Инсуман Рапид, Новорапид, Новорапид Фликспен, инсулин Хуман, Хумулин регуляр, Моноинсулин и др.

2) Инсулины средней продолжительности действия являются суспензиями (получают путем добавления к нейтральному растворенному инсулину избытка цинка, белка протамина и др.). Назначаются они под кожу (реже в мышцу), внутривенное введение не допускается. Длительность действия 12-24 часов. К ним относятся инсулины: Протафан НМ, Протамин-инсулин, Инсулонг, Инсуман Базал, Генсулин и др. Вызывают аллергические реакции.
3) Длительного действия – суспензии цинкинсулина кристаллического. Длительность действия – 24-36 часов. В экстренных случаях их не применяют. Это ЛС инсулинов: Инсулин детемир, Тутжеосолостар, Инсулин гларгин, Левемир (Детемир), Лантус и др.
Нежелательные эффекты: при передозировке инсулина или недостаточном поступлении углеводов с пищей – гипогликемия, сопровождающаяся чувством голода, слабостью, потливостью, онемением губ, языка, головокружением, сердцебиением.
При гипогликемическом состоянии больному необходимо выпить сладкий чай или съесть несколько кусочков сахара, печенье. При гипогликемической коме – в вену ввести 40% раствор глюкозы, в тяжелых случаях – 0,1% раствор адреналина, преднизолон (80-90 мг) или глюкагон.
Часто (особенно при применении инсулинов животного происхождения) возникают аллергические реакции местного и общего характера (отек, покраснение кожи, сыпь, зуд, повышение температуры). В этих случаях показано сменить вид инсулина.
Противопоказаниями к применению инсулина являются: гипогликемия, цирроз печени, острый гепатит, панкреатит, пороки сердца, язвенная болезнь желудка и двенадцатиперстной кишки, нефриты.
Для лечения сахарного диабета II типа используются сахароснижающие средства для перорального приема. Их назначают при сахарном диабете легкой и средней тяжести больным в возрасте старше 35 лет.
По химическому строению и механизму гипогликемического действия они делятся на несколько групп.
Производные сульфонилмочевины стимулируют -клетки поджелудочной железы и усиливают выброс эндогенного инсулина. При длительном применении развивается резистентность тканей (привыкание), что связано с утратой чувствительности -клеток к ЛС данной группы и их истощением.
Глибенкламид по активности значительно превосходит лекарственные средства I поколения, обладает максимальным аффинитетом к рецепторам на -клетках. Эффект наступает при значительно меньших дозах. Обладает наиболее выраженными кумулятивными свойствами, быстрой всасываемостью, хорошей переносимостью, малой токсичностью. Применяют 1-2 раза в сутки до еды. Дозы устанавливаются индивидуально.
К этой группе относятся также Глипизид (минидиаб), Гликвидон (глюренорм), Гликлазид (диабетон, диадеон, реклид).
Глимепирид (глибетик) не вызывает истощения -клеток поджелудочной железы. Применяется 1 раз в сутки. Прием пищи не оказывает значительного влияния на всасывание. Кумуляцией не обладает. Нежелательные эффекты: гипогликемия, тошнота, рвота, боль в животе, лейкопения.
Бигуаниды угнетают образование глюкозы, усиливают утилизацию ее тканями, оказывают антигипергликемическое действие. Они также стимулируют распад и снижают содержание жиров, понижают аппетит, уменьшают всасывание глюкозы из желудочно-кишечного тракта, вызывают значительное снижение массы тела у больных диабетом, страдающих ожирением.
Метформин (сиофор, глюкофаж) хорошо всасывается из кишечника. Усиливает утилизацию глюкозы в печени, мышцах, жировой ткани, тормозит всасывание глюкозы и жиров из кишечника. Принимают ЛС до еды, через 2 часа после еды или во время еды. При его применении исключен риск развития гипогликемии, т.к. препарат не стимулирует секрецию инсулина.
Нежелательные эффекты: тошнота, рвота, диарея, металлический привкус.
Выпускается комбинированные лекарственные средства – «Глюкоред»,«Глюкованс» с глибенкламидом.

Ингибиторы дипептидил-пептидазы-4 (ДПП-4).Ситаглиптин (янувия), Линаглиптин (тражента), Вилдаглиптин (галвус) повышают уровень гормонов инкретинов. Инкретины являются частью внутренней физиологической системы регуляции гомеостаза глюкозы. При повышенном уровне глюкозы крови инкретины способствуют увеличению синтеза инсулина.

Применяются для монотерапии СД 2 типа по 1 таблетке независимо от приема пищи, а также в комбинации с другими гипогликемическими средствами: «Джентадуэто», «Гальвус Мет», «Янумет». Возможны гипогликемия, тошнота, рвота.
Агонисты рецепторов глюкагоноподобного пептида-1(ГПП-1).Лираглутид(виктоза) стимулирует секрецию инсулина бета-клетками поджелужочной железы. Снижает чувство голода и массу тела. Выпускается в шприц-ручках для подкожного введения.
Ингибитор натрий зависимого переносчика глюкозы 2 типа - Эмпаглифлозин (джардинс), Форксига(дапаглифлозин). Является обратимым, селективным и конкурентным ингибитором натрий зависимого переносчика глюкозы 2 типа, который является основным белком-переносчиком, ответственным за реабсорбцию глюкозы из почечных клубочков обратно в кровоток. При ингибировании данного переносчика приводит к выведению избытка глюкозы почками. Применяется в таблетках 1 раз в день.

Поделится ссылкой в Телеграм TG Instant View
