Средства, применяемые при бронхообструктивном синдроме
Средства, применяемые при бронхообструктивном синдроме
Бронхообструктивный синдром сопровождается нарушением проходимости бронхов, воспалением, наличием большого количества густой слизи в дыхательных путях.
Бронхиальная астма (БА) – аллергическое и воспалительное заболевание бронхов. По современным данным основой БА является хронический воспалительный процесс в бронхах, приводящий к бронхиальной обструкции и повышению чувствительности бронхов (гиперреактивности).
Повышается количество тучных клеток, высвобождается гистамин, повышается проницаемость сосудов. В ответ на раздражение возникает спазм бронхов и приступ удушья.
Используются ЛС для купирования приступа БА и для базисной терапии (профилактики приступов удушья).
Лекарственные средства для купирования приступов БА (бронхолитические средства).Бронхолитическими называют вещества, которые расслабляют гладкие мышцы и устраняют спазм бронхов. Их применяют ингаляционно, парентерально, сублингвально.
Главное место в устранении бронхоспазма занимают агонисты адренорецепторов, среди них – селективные β2-адреностимуляторы (сальбутамол, фенотерол).
Лучшими являются лекарственные формы для ингаляций: дозированные аэрозоли (считаются средствами неотложной помощи). Они действуют быстро, через несколько минут. Ингаляции проводят 2-4 раза в сутки по 2 вдоха.
М-холиноблокаторы при БА менее эффективны, чем адреностимуляторы.
Их назначают в случае развития толерантности к адреностимуляторам, а также при обильной секреции. Чаще используют селективные блокаторы периферических М-холинорецепторов бронхов (Ипратропия бромид (атровент, пульмовент), Тиотропия бромид (спирива), «Беродуал», «Пульмовент комби»), в меньшей степени вызывающие нежелательные побочные эффекты, чем атропина сульфат.
Спазмолитики миотропного действия, производные метилксантина действуют непосредственно на гладкую мускулатуру бронхов (ингибируя фосфодиэстеразу), вызывая их расширение.
Кроме этого они расширяют сосуды, оказывают кардиостимулирующее действие, понижают АД, улучшают кровоснабжение внутренних органов, увеличивают диурез, уменьшают отек мозга, возбуждают дыхательный центр.
Аминофиллин (эуфиллин) состоит на 80% из теофиллина и 20% из этилендиамина. В острых случаях вводят парентерально (в вену медленно, в мышцу). При быстром внутривенном введении возможны головокружение, головная боль, аритмии, судороги, падение АД.
Нежелательные эффекты: диспептические явления (особенно при приеме натощак), связанные с раздражающим действием ЛС.
Для купирования приступа БА могут использоваться неселективные α,β-адреностимуляторы (эпинефрин) парентерально.
Лекарственные средства для базисной терапии бронхиальной астмы
(для профилактики приступов бронхоспазма).Для предупреждения приступов бронхиальной астмы используются ЛС, обладающие противовоспалительным и противоаллергическим действием:
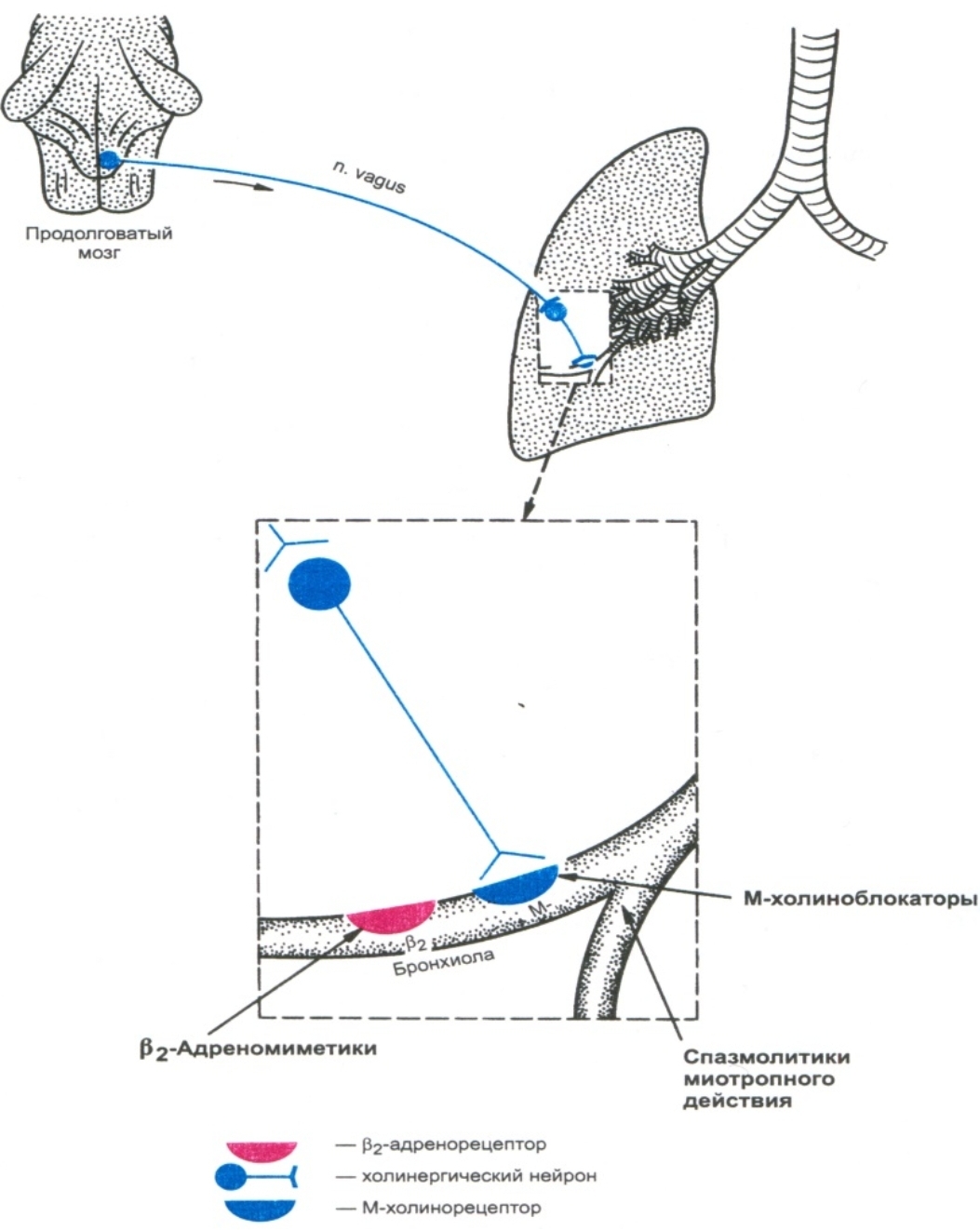
Рис.1. Основная направленность действия бронхолитических средств
Глюкокортикоиды оказывают следующие, нужные при бронхиальной астме, эффекты:
• уменьшают отек слизистой оболочки бронхов,
• уменьшают синтез в ней лейкотриенов и простагландинов в бронхах,
• восстанавливают чувствительность бета-адренорецепторов к их стимуляторам,
• снижают активацию клеток воспалительной реакции.
Глюкокортикоиды используются как для профилактики возникновения, так и для купирования тяжелых приступов бронхиальной астмы.
Глюкокортикоиды, которые применяются при бронхиальной астме, разделяются на системные и ингаляционные.
Системные глюкокортикоиды (преднизолон, метилпреднизолон) используются исключительно для лечения тяжелых форм бронхиальной астмы, которые не поддаются лечению ингаляционными формами. Применяются инъекционно при купировании тяжелых приступов бронхиальной астмы.
Ингаляционные глюкокортикоиды (беклометазон, флутиказон) являются средством выбора для профилактики (базисной терапии) бронхиальной астмы средней степени тяжести.
Они дают максимальный местный эффект и наименьшее число осложнений за счет минимального всасывания. Ингаляционные препараты быстрого эффекта не дают – их надо применять несколько недель или даже месяцев. Применяются 2 раза в сутки.
Специфические побочные эффекты глюкокортикоидов – дисфония из-за накапливания их на голосовых связках и кандидоз ротовой полости. С целью профилактики кандидозного стоматита следует после ингаляции хорошо прополоскать водой рот или использовать с помощью распылителей.
Их эффективно сочетать в комбинации с адреномиметиками: «Серетид», «Салмерикс», Сабакомб», «Беклосол».
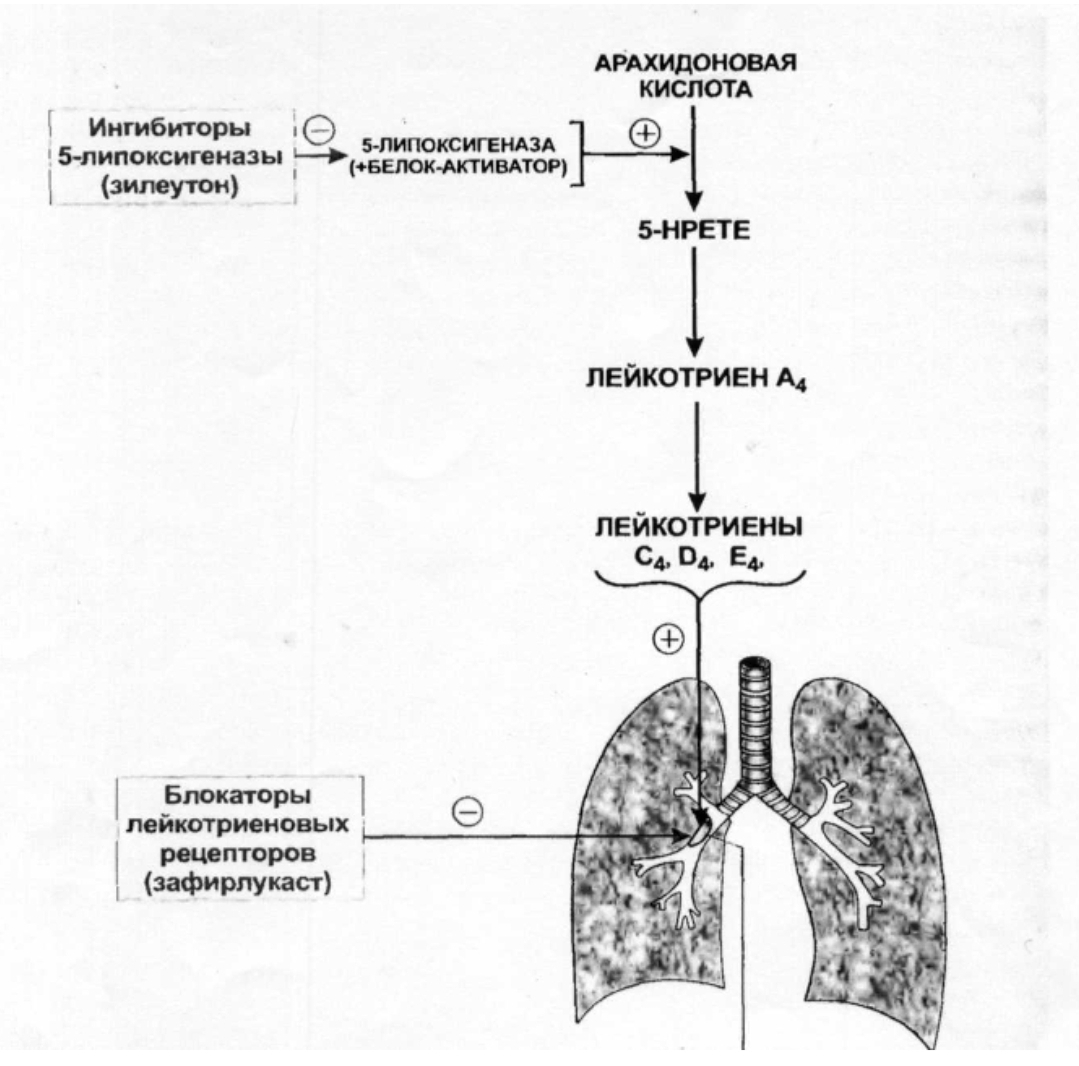
Рис.2. Действие ЛС на лейкотриеновую систему бронхов
В лечении бронхиальной астмы важные позиции заняли средства, влияющие на лейкотриеновую систему. Лейкотриены образуются из арахидоновой кислоты при участии ряда ферментов, основным из которых является 5-липооксигеназа. При взаимодействии лейкотриенов со специфическими рецепторами бронхов развивается воспаление, отек слизистой, бронхоспазм (рис.2).
Для профилактики приступов бронхиальной астмы предложены ингибиторы лейкотриеновых рецепторов – Зафирлукаст (аколат), Монтелукаст (сингуляр, синглон, монтемед) в таблетках и капсулах для перорального приема.
Они проявляют выраженное противовоспалительное действие, которое проявляется в уменьшении проницаемости сосудов, снижении отека слизистой оболочки бронхов, подавлении секреции густой, вязкой мокроты. Одновременно отмечается расширение бронхиол. Применяются 1 раз в сутки. Из нежелательных эффектов возможны головная боль, диспептические явления, фарингит, кожная сыпь.
Для профилактики приступов применяются метилксантины длительного действия – производные теофиллина: Теотард, Теофил. Назначаются 1-2 раза в сутки в капсулах и таблетках. Теофиллин входит в состав комбинированных ЛС «Баладекс», «Балакод».
Можно использовать ЛС, содержащие эфедрин: «Бронхолитин», «Бронхоцин».
В комплексном лечении бронхиальной астмы применяются также отхаркивающие, мочегонные средства, специфическая иммунотерапия.
Средства, применяемые при отеке легких
Отек легких может развиться при острой сердечной недостаточности, при поражениях легких химическими веществами, сильной интоксикации, при ряде инфекционных заболеваний, при заболеваниях почек и др.
В результате застоя крови в легких происходит переход плазмы крови через стенки альвеол в просвет альвеол, где может скапливаться до 100-200 мл жидкости, которая при дыхании вспенивается (образуется до 3-4 л пены) и возникает гипоксия.
При отеке легких используются ЛС различных фармакологических групп.
Противовспенивающие средства (пеногасители). При ингаляционном введении они понижают поверхностное натяжение пузырьков пены и переводят ее в жидкость, при этом освобождают дыхательную поверхность альвеол.
Спирт этиловый, жидкость Антифомсилан вводят ингаляционно в смеси с кислородом. Антифомсилан оказывает более быстрый эффект, чем спирт и не обладает раздражающим действием.
Для уменьшения отека легких при высоком артериальном давлении используются ганглиоблокирующие (бензогексоний) средства. Снижая давление, они способствуют уменьшению кровенаполнения легкого. При низком АД противопоказан. При пониженном давлении вводится допамин.
При отеке легких эффективны дегидратирующие средства. Осмотический диуретик Маннитол при внутривенном введении повышает осмотическое давление в крови, что обуславливает активное поступление в кровоток жидкости из тканей и органов.
Способствуют выведению жидкости из организма, дегидратации тканей и уменьшению отека легких мочегонные средства. Используют быстродействующие диуретики – Фуросемид.
Поделится ссылкой в Телеграм TG Instant View
